Содержание
- 1 Причины и последствия неправильной формы плодного яйца
- 2 Диагностика
- 3 Другие аномалии плодного яйца
- 4 Что такое эхогенность?
- 5 Методы диагностики
- 6 Диагностика и целесообразность коррекции
- 7 Особенности диетического стола при ДЖВП
- 8 Понятие, диагностика и виды аваскулярного анэхогенного образования
- 9 Особенности анатомии и физиологии желчного пузыря
- 10 Патологические формы
- 11 Овоидная стрела
- 12 Нужно ли лечить?
- 13 Строение матки
Причины и последствия неправильной формы плодного яйца
Плодное яйцо неправильной формы — словосочетание часто встречающееся в заключении ультразвуковых исследований женщин в первом триместре беременности. Звучит пугающе. Для многих это синоним патологий, неполноценности плода. Но врачи утверждают, что ничего странного и страшного в данном «диагнозе» нет, в большинстве случаев. Давайте разбираться.
В книгах по акушерству и гинекологии можно прочесть, что форма плодного яйца овальная или округлая. Но внешний вид его может измениться. И происходит это не из-за неполноценности будущего ребенка, а локального тонуса матки, возникающего, чаще всего, вследствие воздействия на кожные покровы того же УЗИ-датчика. Деформированное плодное яйцо буквально через несколько минут после обследования становится нормальным.
Может ли быть опасен тонус матки? Не всегда. Современные врачи считают, что тонус может только тогда принести вред, если приводит к раскрытию шейки матки или приносит болевые ощущения, мешает повседневной жизни. В таких случаях врачи назначают препараты прогестерона — чаще Утрожестан, Дюфастон. Также рекомендуется снижение физической активности и отказ от половой жизни на то время, пока сохраняется угроза прерывания беременности. Более показательным в этом плане является кровотечение из половых путей, которое возникает при отслойке хориона.
Но даже если плодное яйцо овальной формы, женщина себя хорошо чувствует, тонуса нет, это не значит, что все хорошо, и беременность развивается. Главным свидетельством этого является наличие сердцебиения у эмбриона. Его можно увидеть в 5-6 недель беременности на УЗИ. Но прежде, нужно увидеть самого эмбриона, так как в некоторых случаях плодное яйцо оказывается пустым — то есть эмбрион в нем на самых ранних сроках перестает развиваться. В этом случае никакие лекарства не помогут — беременность нужно прерывать. Но при подозрении анэмбрионии, именно так называется отсутствие эмбриона в плодном яйце, диагноз ставить не спешат, так как эмбрион может быть не виден из-за маленького срока беременности или слабого аппарата для УЗИ-диагностики. Женщине рекомендуют пройти УЗИ еще через несколько дней.
Если же говорить о размере плодного яйца, то получив сведения об этом в первые недели беременности, врач может с точностью до дня поставить ее срок и точно сказать развивается ли плодное яйцо. Подсчет ведется в миллиметрах.
Из всего вышесказанного можно сделать вывод, что только лишь деформированное плодное яйцо не может быть причиной для диагноза «угроза прерывания беременности» или «неразвивающаяся беременность». Есть куда более показательные для этого симптомы.
Диагностика
Для прогнозирования исходов беременности, уточнения причин нарушения менструаций или бесплодия, требуется уточнения вида аномалии развития матки. Предположить патологию врач может при бимануальном влагалищном исследовании женщины. Точно поставить диагноз помогают специальные методы:
- УЗИ;
- МРТ;
- гистероскопия;
- рентгенография с контрастированием – метросальпингография (МСГ);
- лапароскопия.
УЗИ — самый распространенный и доступный способ визуализации половой системы. Оценивается размер, форма матки у женщин, состояние яичников, толщина эндометрия, определяется наличие дополнительного рога. Доктор просматривает орган с двух проекций. В горизонтальной проекции форма образования овоидная. Во фронтальной – может варьировать.
МСГ – один из способов оценки проходимости маточных труб. При заполнении контрастным веществом полости органа определяется форма.
Лапароскопия и гистероскопия – инвазивные вмешательства, требующие введения пациентки в наркоз. Способы позволяют оценивать те же параметры, что и УЗИ. Однако при необходимости, можно сразу произвести необходимую хирургическую коррекцию.
Другие аномалии плодного яйца
Кроме такой патологии, как «плодное яйцо неправильной формы», существует ряд патологических процессов, которые могут спровоцировать замирание беременности или выкидыш.
Маленькое плодное яйцо. Устанавливая данный диагноз, специалисты соотносят размеры плодного яйца со сроком беременности, в результате чего определяется развитие плода в утробе матери, насколько правильным оно является. Установление времени вынашивания производится по тому же размеру яйца, поэтому данная аномалия развития зачастую не имеет под собой оснований, а является лишь следствием неточного определения срока беременности. Однако, бывают случаи, когда плодное яйцо замедляет темпы роста и развития ввиду замершей беременности. В данной ситуации необходимо проведение ряда дополнительных исследований, направленных на определение уровня гормонов в крови женщины.
Большое плодное яйцо. Данная аномалия плодного яйца является разновидностью замершей беременности и имеет название анэбриональная беременность. При такой патологии, как большое плодное яйцо, на снимке УЗИ можно рассмотреть все признаки оплодотворения, сформированные оболочки плодного яйца, нормальный рост плодного яйца, однако при отсутствии эмбриона. Ультразвуковое исследование, в процессе которого можно установить данное состояние, нужно делать не позже, чем на 6-7 неделе беременности. Но и в этом случае не стоит торопиться с неутешительными выводами и настраивать себя на искусственный аборт, так как данный диагноз иногда устанавливается ошибочно, по причине неправильно определенного срока беременности или малых размеров эмбриона, который аппарат просто не может «увидеть».
Вытянутое плодное яйцо. Нормальной формой плодного яйца считается круглая либо овальная. Вытянутое плодное яйцо может сигнализировать о возможном риске потери ребенка. Причина данного явления заключается, как правило, в повышенном тонусе мышц стенок матки. Своевременная диагностика такого вида деформации плодного яйца при условии строгого соблюдения женщиной рекомендаций врача позволит предупредить прерывание беременности, сохранив жизнь ребенку. Женщинам с такой патологией рекомендуется назначение препаратов, которые снижают тонус матки, а также постельный режим и лишенную стрессов, спокойную обстановку до того момента, когда плодное яйцо не примет свою первоначальную правильную форму. Динамику развития плодного яйца, положительные либо отрицательные сдвиги необходимо контролировать при помощи ультразвукового исследования.
Пузырный занос. При данном заболевании плодного яйца происходит трансформация ворсинок хориона в пузырьки, которые заполнены жидкостью светлого оттенка. Располагаются пузырьки на шнуровидных стебельках, между ними обнаруживаются частички децидуальной оболочки. Их величина может варьироваться от размера просяного зерна до вишни, конгломераты пузырьков — гроздевидные. Известны три формы пузырного заноса, в зависимости от степени пролиферации и анаплазии:
- доброкачественная: характеризующаяся отсутствием пролиферации и анаплазии;
- злокачественная (потенциально): характеризующаяся наличием гиперплазии и персистентной анаплазии эпителия хориона;
- злокачественная: с наличием выраженной пролиферации и анаплазии эпителия хориона.
Одним из основных симптомов пузырного заноса является маточное кровотечение, начало которого происходит в течение первых недель беременности. Периодически ослабевая и усиливаясь, оно заканчивается в момент рождения заноса. Кровь отличается темным цветом, в редких случаях в ней присутствуют пузырьки заноса. Характер кровотечений – необильный, усиливающийся в период рождения пузырного заноса. Диагностику заболевания проводят на основании вышеперечисленных проявлений пузырного заноса. Дополнительным средством, которое может быть назначено для подтверждения диагноза, являются биологические реакции на определение беременности, ввиду того, что при такой патологии, как пузырный занос, в организме женщины происходит образование большого количества гонадотропных гормонов.
Вследствие того, что данные диагнозы устанавливаются в первом триместре беременности, т.е. на самых начальных сроках вынашивания плода, благодаря тщательным исследованиям и наблюдениям за развитием эмбриона, у женщин имеется немалый шанс исправить ситуацию и дать ребенку появиться на свет.
Что такое эхогенность?
Под эхогенностью понимается способность живых тканей отталкивать передаваемые аппаратом ультразвуковые волны. Органы человека на мониторе выглядят в виде светлых либо темных пятен. Цвет зависит от способности поглощать либо отражать ультразвук.
Кости, газы и коллаген относятся к гиперэхогенным объектам. Они способны отражать основную часть лучей. На мониторе они определяются как зоны насыщенного белого цвета. Гипоэхоненными являются все мягкие ткани. Они отражают лишь часть ультразвука, поглощая его остатки. Специалист видит их как пятна всех оттенков серого цвета.
Анэхогенностью – не способностью отражать ультразвуковые волны – обладают жидкости. На мониторе они выглядят как полностью черные зоны. Достаточно часто доктор использует термин в том случае, когда не может разобрать, что он видит на экране. Диагностированием в таком случае будет заниматься лечащий доктор. Вполне вероятно, что человеку будут назначены дополнительные исследования.
В некоторых случаях – при выявлении дополнительных изменений в органе – специалист по УЗИ может указывать вероятные варианты того, что может скрываться за анэхогенным содержимым.
Также важно помнить, что этим термином описываются различные типы образований. Например:
- заполненные жидкостью капсулы;
- кровеносные русла;
- новообразования повышенной плотности и другие.
Благодаря тому, что анэхогенное образование визуально выглядит как темное пятно, медик может с высокой точностью рассчитать его истинный размер, что весьма облегчает постановку конечного диагноза
Методы диагностики
О том, что у нее неестественная форма матки, женщина зачастую узнает случайно, во время первого ультразвукового исследования. Диагностика патологии не имеет сложностей, поэтому чаще всего нарушение выявляется в 16–20 лет.
Бимануальное исследование малоинформативно, особенно при невыраженном изменении формы дна матки. При пальпации гинеколог может заподозрить анатомическую особенность, но подтвердить диагноз позволяют только дополнительные методики обследования.
- УЗИ органов малого таза. Во время сканирования специалист обнаруживает расщепление полости на два рога. Характерным признаком является увеличение длины поперечного среза до 7 см. Мышечный слой в области дна утолщен до 1,5 см и как будто опущен в полость матки.
- Гистеросальпингография (ГСГ). Данный метод диагностики считается самым достоверным. Во время обследования через катетер, введенный в шейку, поставляется контрастное вещество и выполняется снимок. На изображении отчетливо просматриваются два ответвления, а между ними видно утолщение.
- Ядерно-магнитно-резонансная томография. Диагностика предполагает выполнение снимков органа в нескольких плоскостях. По аналогии с ГСГ на изображениях явно видны изменения.
- Гистероскопия. Эндоскопическое обследование позволяет осмотреть внутреннюю полость органа и обнаружить утолщение мышечного слоя в области дна.
Если наступила беременность, женщине назначаются дополнительные диагностические манипуляции, которые выполняются неоднократно в течение срока: допплерография, кардиотокография, фонокардиография, УЗИ.
Диагностика и целесообразность коррекции
Матка аномальной формы может быть диагностирована с помощью следующих способов:
|
Вид диагностического исследования |
Суть метода |
|---|---|
|
УЗИ |
Исследование проводится в лютеиновую фазу менструального цикла с помощью влагалищного датчика. В этот период эндометрий достигает наибольшей толщины. УЗИ не является достоверным основанием для постановки точного диагноза. |
|
Гистерография |
После введения в маточную полость рентгенконтрастного вещества выполняется несколько снимков, по которым может быть оценена форма: грушевидная она или аномальная. Главный симптом патологии — наличие специфического углубления, выступающего в полость матки. |
|
МРТ малого таза |
С помощью введения в маточную полость специального оптического прибора специалист оценивает состояние внутренних половых органов и возможные аномалии развития. |
|
Гистероскопия |
Исследование проводится под общим наркозом с помощью гистероскопа. Целью является исследование маточной полости. В случае необходимости может проводиться несложное оперативное вмешательство. |
Все женщины с грушевидной формой матки беременеют и вынашивают ребенка без препятствий. Седловидная форма также описывается нормальным развитием плода и родами в срок в подавляющем большинстве случаев, при двурогой матке возникают проблемы.
Целесообразность осуществления оперативного вмешательства определяется лечащим врачом в каждом конкретном случае.
Коррекция аномальной формы проводится строго по показаниям:
- Длительная невозможность беременности.
- Привычное невынашивание.
Пластическая операция предполагает полную реконструкцию органа. Воссоздать грушевидную форму полностью не представляется возможным, однако, исправить дефект современными способами можно, и женщина получает возможность беременеть и вынашивать самостоятельно. Оперативное вмешательство осуществляется с помощью гистероскопии. Этот метод отличается малой инвазивностью и высокой эффективностью.
Если матка не грушевидная, у женщины могут возникнуть препятствия для имплантации эмбриона в маточной полости. Нередко развивается внематочная беременность.
В случае необходимости, своевременная и качественно проведенная реконструкция органа дает женщине шанс на нормальную беременность.
Особенности диетического стола при ДЖВП
При дискинезии желчевыводящих путей лечебное питание имеет отличия у взрослых и детей, а также у больных с разными формами болезни. В медицине различают 2 типа нарушения моторики:
- по гипертоническому типу – это спастическая форма патологии, при которой гладкая мускулатура желчевыводящих путей и сфинктера Одди находится в постоянном напряжении;
- гипотоническая дискинезия – противоположная дисфункция, когда протоки и пузырь находятся в атоническом (расслабленном состоянии).
Гипотонический тип
Снижение сократительной функции желчевыводящих путей требует соблюдения диеты для стимуляции оттока желчного секрета. Большую часть рациона должна составлять растительная пища, богатая пищевыми волокнами, а также продукты, содержащие магний:
- отруби пшеничные, морковь, брокколи;
- цельнозерновой хлеб (вчерашний);
- картофель, цветная капуста;
- свекла, огурцы;
- гречневая крупа, овсяные хлопья.
Освобождению желчного пузыря от желчи способствует растительное масло. Его рекомендуют пить по 1 чайной ложке утром и вечером за полчаса до еды в течение 2–3 недель. Хороший эффект наблюдается при регулярном использовании отрубей. Их можно добавлять в блюда в виде запаренной массы: 1 столовую ложку залить стаканом кипятка и дать постоять 15 минут. Это приведет в норму не только моторику билиарного тракта, но и перистальтику кишечника, которая заставляет желчный пузырь рефлекторно сокращаться.
Гипертонический тип
При спастической дискинезии желчевыводящих путей питание направлено на устранение тонуса желчного пузыря и протоков. При данной форме требуется ограничить потребление продуктов, которые провоцируют резкий спазм гладкой мускулатуры. Для этого нужно:
- не использовать нерафинированное растительное масло;
- ограничить жиры до 50 г в сутки;
- овощи и фрукты есть только в отварном и запеченном виде;
- исключить продукты, содержащие холестерин.
Количество куриных яиц сократить до 2 штук в неделю. Минеральную воду и желчегонные настои из лекарственных трав пить только в теплом виде и после одобрения врача.
Диета для детей
Расстройство моторно-тонической функции билиарного тракта в детском возрасте встречается часто. Распознать болезнь у ребенка можно по следующим симптомам – сильной боли в правом подреберье, которая может отдавать в правую половину спины или носить опоясывающий характер. Заболевание может сопровождаться диспепсическими расстройствами, горечью во рту, нарушением стула.
Родителей должно насторожить, если у ребенка пропал аппетит, малыш отказывается есть любимые блюда, становится вялым, сонливым. В детском возрасте нарушения моторики хорошо поддаются лечению нормализацией режима питания и диетой, поэтому ранняя диагностика очень важна.
При обнаружении дискинезии желчевыводящих путей, питание детей строится на следующих принципах:
- рацион должен быть полноценный, богатый полезными питательными веществами;
- пища измельченной, теплой;
- необходимо отказаться от соленой, острой пищи, жирных сортов мяса и рыбы;
- калорийность должна соответствовать возрастному периоду степени активности и сопутствующим заболеваниям;
- ограничить сладости, газированные напитки;
- ребенку нельзя есть снеки, чипсы, соленые орешки, они раздражают слизистую пищеварительного тракта и усиливают желчеотделение;
- подобным эффектом обладает жевательная резинка, поэтому гастроэнтерологи настаивают на ее запрете.
Правильное питание должно включать блюда из диетического мяса, некислые фрукты, отварные овощи, кисломолочные продукты с низким процентом жирности, отварные макаронные изделия. Пить можно компот из сухофруктов, некрепкий чай, кисель, отвар шиповника, ромашки.
В период взросления ребенок должен строго соблюдать питание при дискинезии желчевыводящих путей, что должно контролироваться взрослыми. Такой подход исключит появление симптомов обострения и не допустит развития хронических осложнений.
Понятие, диагностика и виды аваскулярного анэхогенного образования
Способность тканей поглощать ультразвук называется эхогенностью. Для считывания данных эхо, отраженного от определенного органа, используется датчик УЗИ. Совокупность полученных сведений выводится на экран монитора и выстраивается в единое изображение, анализ которого позволяет специалисту составить заключение.
Иногда во время УЗИ в придатках выявляются анэхогенные образования, то есть такие, от которых звук не отражается. На экране монитора они выглядят как темные пятна. Чаще всего анэхогенными являются кисты, поскольку внутри них находится жидкость, что не позволяет формироваться эху.
Аваскулярное образование яичника: что же это такое? Так называется новообразование придатка, в котором не происходят процессы кровообращения. Поскольку злокачественные опухоли кровоснабжаются, анэхогенное аваскулярное образование яичника – это доброкачественная киста, не имеющая кровоснабжения, заполненная внутри жидкостью. Чтобы выяснить, о какой конкретно патологии идет речь, необходимо обратиться к врачу.
Доброкачественная киста придатка, наполненная жидким содержимым, как правило, постепенно растет. Поначалу она никак не напоминает о себе или вызывает тянущие боли в нижнем сегменте живота, а также сбои менструального цикла.

Анаваскулярными анэхогенными образованиями являются:
- функциональные кисты яичника,
- параовариальные образования.
Функциональные кисты яичника
К данному виду аваскулярного новообразования яичника относят:
- Фолликулярная киста. Обычно не представляет опасности для здоровья женщины и самопроизвольно исчезает через 1-3 цикла. Такое аномальное включение появляется из-за не случившейся овуляции и дальнейшего увеличения фолликула в размерах. Оно вырабатывает эстроген, что мешает продукции прогестерона и зачатию. Образование, которое имеет внушительные размеры или приводит к ухудшению самочувствия женщины, требует удаления, иначе оно может перекрутиться.
- Киста желтого тела появляется из-за того, что в его центре скапливается жидкость. Наличие такого аномального включения является распространенной причиной апоплексии придатка. На эхограмме оно локализуется позади, сбоку от детородного органа или над ним. Размеры колеблются от 3 до 6,5 см. Как правило, киста желтого тела подвергается обратному развитию спустя 2-3 месяца с момента формирования. Удалять ее необходимо тогда, когда она превышает допустимые размеры и ухудшает самочувствие женщины.
Параовариальная киста
Параовариальное аваскулярное образование в яичнике имеет диаметр от 0,5 до 2,5 см, и на УЗИ определяется как аномальное включение овоидной или округлой формы с тоненькими стенками, заполненное анэхогенным однородным содержимым или мелкодисперсной взвесью. Предположить наличие параовариальной кисты можно при зрительной оценке интактного яичника. Ее нужно уметь отличать от эктопической беременности и ряда других патологий.
Параовариальное образование в яичнике самопроизвольно не рассасывается. Со временем оно обычно растет. При этом женщина время от времени ощущает боли внизу живота или крестце, которые становятся более выраженными при занятиях спортом, но внезапно проходят. Аномальное включение может сдавливать мочевой пузырь и кишечник, провоцируя нарушение в их работе. Не исключено возникновение перекрута ножки новообразования, сопровождающееся клинической картиной острого живота.
Параовариальная киста почти неподвижна и прогрессирует очень медленно. Она увеличивается из-за накопления жидкости и растяжения стенок. Обычно такое образование имеет размеры от 8 до 10 мм, но в редких случаях может увеличиваться до размеров головки новорожденного младенца. Увеличению его диаметра способствуют воспалительные заболевания репродуктивной системы, нарушения обмена веществ, ранее вступление в пубертатный период, многократные аборты, инфекционные венерические заболевания, постоянный прием гормональных противозачаточных средств, локальный перегрев половых органов, период беременности.
Особенности анатомии и физиологии желчного пузыря
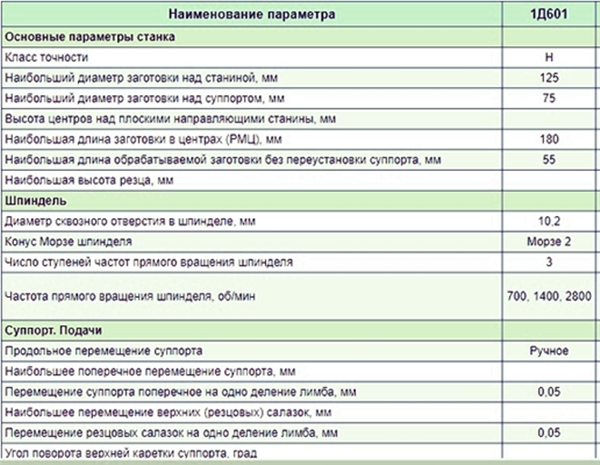
Желчный пузырь расположен под правой долей печени и выступает из-за ее края на 1–1,5 см. В норме имеет грушевидную или овальную форму. Различают дно, тело и шейку, переходящую в желчный проток.
Размеры органа 7–10 на 3–5 см, пузырный проток 3–5 мм в диаметре, а общий не более 8 мм. Стенки в норме почти не отличаются по эхогенности от паренхимы печени, их толщина 3–4 мм, контуры ровные. Плотность содержимого ниже, поэтому выглядит гипоэхогенной.
Изменение любого из этих показателей на УЗИ указывает на патологию. Например, утолщение стенок бывает при холецистите (остром или хроническом), гиалинокальцинозе, холестерозе, при отложении фибрина во время асцита, спровоцированного циррозом печени. Изменение размеров связано с нарушением проходимости желчевыводящих протоков, когда желчь скапливается и растягивает стенки. Это бывает при закупорке протоков камнями, паразитами, стенозе или сдавлении их снаружи.
Патологические формы
Аномалии развития – отклонения от нормальных общепринятых параметров органа, приводящие к изменению функций. Подобные нарушения структуры связаны с изменениями внутриутробного развития в различной степени выраженности. Эмбрио- и органогенез динамические процессы. В зависимости от времени наступления факторов риска, вызывающих отклонения от нормы, известны разные патологические изменения. Овоидная и грушевидная формы меняются на менее приспособленные к оплодотворению.
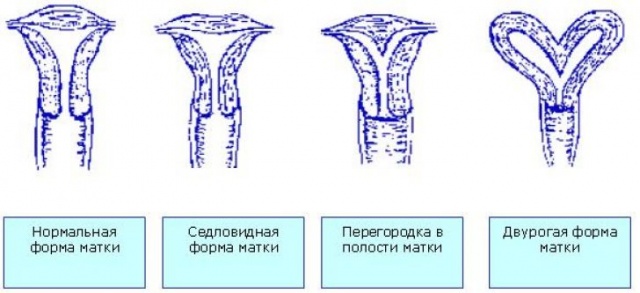
- Однорогая. Редкое состояние, вызванное отставанием одного из формирующих звеньев половой системы – мюллерова протока. Часто патология дополнительно сопровождается нарушениями формирования мочевой системы – отсутствие почки. По УЗИ матка выглядит как овоидная, но уменьшенного размера. Женщина предъявляет жалобы на боль при половом акте, болезненные месячные, нарушения цикла. У половины пациенток возникает бесплодие. Исход вынашивания зависит от размера матки, наличия или отсутствия добавочных рогов. Кроме проблем с зачатием, наблюдается повышенный риск преждевременных родов, задержки внутриутробного развития, неправильных предлежаний и вставлений плода. В итоге большинство родов заканчивается кесаревым сечением.
- Двурогая. Состояние развивается при неполном слиянии мюллеровых протоков у женщины. Известны виды с полной и неполной перегородкой. В результате аномалии приобретается характерная особенность — матка в форме сердца. Зачатие зависит от степени выраженности нарушения. Порой женщина не ощущает дискомфорта, беременность наступает самостоятельно, а на плановом УЗИ сообщают об аномалии органа. Возможен строго противоположный случай. Пациентку беспокоят жалобы, желанная беременность не наступает или заканчивается выкидышем. Если зародыш прикрепился, то появляются проблемы в плацентацией. Каждый из рогов образования меньше общепринятого размера, поэтому возникает перерастяжение мышечных волокон, увеличивается вероятность разрыва матки в родах.
- Седловидная – вариант неполной двурогой, когда основание дна органа вдается в полость. Встречается чаще остальных патологий, в основном протекает бессимптомно, не влияет на беременность и роды. При смещении датчика УЗИ визуализируется как овоидная, поэтому диагноз поставить трудно. Орган уплощен, увеличенный поперечный размер, полость действительно напоминает седло. У части пациенток выраженная аномалия вызывает проблемы: невозможность прикрепления зародыша, низкая плацентация, преждевременные роды, дискоординированная родовая деятельность. В связи с этим акушерами чащи применяется кесарево сечение.
Половина беременностей, возникших в одном роге, заканчивается самопроизвольным абортом. Отсутствие правильного течения родов связано с нарушением проведения импульсов по нервным волокнам при аномалиях развития. Послеродовой период протекает дольше, чаще встречаются кровотечения.
Овоидная стрела
Овоидные стрелы стали применятся совсем недавно только благодаря
использованию новейших расчетов с применением компьютерных программ,
которые и представили визуально совершенно новый технически не доступный
ранее профиль.
Овоидный профиль стрелы
Овоидный профиль стрелы дополнил прямоугольный, который на определенном
этапе исчерпал свои возможности в плане макимально возможных грузовых характеристик крана соответствующего класса. Конструкторам пришлось вначале
придумать алгоритм для необходимых расчетов, а затем с
помощью современных компьютерных технологий произвести
вычисления. Верхний пояс сечения секции под нагрузкой работает на
растяжение, нижний на сжатие, а боковые стенки изгибаются. Для нижнего
силового пояса использована арочная форма хорошо работающая на
сжатие. Расчеты подтвердили оптимальность использования элементов
профиля стрелы похожем на арку.
После долгих продолжительных поисков, конструктора остановили свой выбор
на комбинированном сечении, состоящем из дух полукоробов, верхнего
прямоугольного со скругленными углами и нижнего напоминающего
полуэллипс, который для каждой стрелы просчитывается индивидуально.
Такое сечение стрелы назвали овоидным или овоид, для получения которого
требуются специальные штампы, мощное прессовое оборудование, специальные
высокопрочные стали типа weldox 700 и более прочные. Для упрощения
некоторые заводы по обходным технологиям производят имитацию овоидного профиля
используя многогранную гибку.

Фото имитации овоидной многогранной стрелы на кране КС-54712 «Ивановец»
С помощью овоидных стрел были получены фантастические грузовысотные
характеристики современных автокранов изготавливаемых ведущими
зарубежными и отечественными крановыми заводами.

Фото стрелы с оригинальным профилем овоид на 60-и тонной модели КС-65721 «Галичанин»
Нужно ли лечить?
Аномалии строения репродуктивных органов препаратами не лечатся – восстановить их функциональность можно только посредством операции. Метропластику делают с использованием гистероскопа – инструменты вводятся через влагалище. Для контроля выполняемых процедур применяется эндоскопическое оборудование, которое вводится через миниатюрный прокол в брюшине.
Воссоздать нормальную форму половых органов не получится, однако при операции можно убрать мешающий беременности дефект. Врач иссекает провисающую в полость органа перегородку, которая не позволяет нормально закрепиться плодному яйцу.
Специальное лечение при рассматриваемом типе аномалии не требуется – оно выполняется только в случаях, когда у пациентки уже были преждевременные роды, выкидыши или диагностировано бесплодие, обусловленное патологией. Оперативное вмешательство проводят только при отсутствии шансов на беременность или нормальное вынашивание плода вследствие слишком сильной деформации репродуктивных органов.
Операция проводится с минимальным травмированием тканей пациентки, что обеспечивает небольшой срок восстановительного периода. Кроме того, после нее отсутствуют спайки. Шансы стать мамой у пациентки увеличиваются примерно в 10 раз.
https://youtube.com/watch?v=z9bPd1QRv7Y
Строение матки
Матка взрослой женщины имеет овоидную форму. Нерожавшие женщины отличаются грушевидной формой матки. В строении органа можно выделить несколько частей.
- Дно — верхняя часть, выступает выше линии впадения маточных труб.
- Тело — средняя, самая большая часть органа.
- Перешеек — место перехода тела матки в шейку.
- Шейка — нижняя часть. Разделяется на два отдела: надвлагалищный и влагалищный.
Орган имеет две поверхности:
- переднюю (пузырную): расположена рядом с мочевым пузырем;
- заднюю (кишечную): соседствует с прямой кишкой.
Матку поддерживает связочный аппарат, в который включены:
- круглая связка;
- собственная связка яичника;
- широкая связка;
- кардинальная связка (парная).
Вес и размеры матки у разных женщин могут различаться. В среднем масса составляет 40 г (у нерожавших) -100 г (у рожавших). Средняя длина равняется 5,5 см, а ширина — 3,5-4 см, у рожавших женщин эти размеры увеличиваются. Объем полости матки составляет 5 см3. В период беременности размеры органа существенно увеличиваются.
Толщина стенки матки составляет 1 см. Она состоит из трех составляющих.
- Эндометрий (слизистая оболочка) выстилает маточную полость изнутри. В составе эндометрия выделяют два слоя. Функциональный (поверхностный) — в период менструации он практически полностью отторгается. Базальный (расположен глубоко): его функция — восстановление функционального слоя.
- Миометрий (мышечная оболочка) состоит из трех слоев. Наружный: мышечные волокна, преимущественно, расположены продольно и косо. Средний: мышечные волокна расположены циркулярно. Наиболее развит этот слой в области шейки. Иначе его называют сосудистой зоной, из-за расположения в нем крупных кровеносных сосудов. Внутренний: расположение мышечных волокон такое же, как и в наружном слое.
- Параметрий (серозная оболочка) — часть клетчатки малого таза.
С этим читают
- Что такое зиговочная машина и где применяется это оборудование?
- Разделка кромок под сварку
- Все о пневматических трамбовках
- Автобетоносмеситель камаз:виды, как устроен, объемы емкостей
- Виды строительных лесов и их размеры
- Для чего нужен пескоразбрасыватель и как его выбрать
- Как сделать дробилку для пластика своими руками
- Траншеекопатель
- Что такое прана-йога и как это работает
- Виды автовышек по высоте и их характеристики